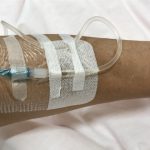
寝たきりの患者介護や、恒常的に介助が必要な身体障碍者の人をケアをしていると、褥瘡の発症に注視して、見つけたら処置を行ったり病院で診察を受けることが、さほども珍しくありません。
しかし、初めて褥瘡を見た人は、その皮膚損傷や赤みの原因がわからずに放置して、時間がたつごとに深部へ進行してしまう可能性もあります。
介護や介助をこれからスタートする人は、褥瘡の発症原因と兆候、創部の評価方法を知っておきましょう。重症化すると、患者の痛みもひどくなり、処置が複雑かつ頻回になります。
初期の褥瘡を見分け、正しく評価しましょう。
〇褥瘡ができる仕組みと段階
体の局所に体圧がかかると、その部分の血流障害が起こります。血流が阻害されることで、細胞形成と維持に必要な成分・栄養が不足し、皮下組織が腐り始めます。これが褥瘡(床ずれ)の起こりです。
もちろん、圧迫による血流阻害だけが褥瘡の原因ではありません。血流が幾分不足しても、その後にすぐ除圧すれば、健全な体なら回復することができる可能性が高いです。そこに糖尿病や肝機能、腎機能不全などの疾患要素があれば、血流にのって老廃物を除去する能力が欠けて栄養を取り込むのが難しかったり、皮膚が固ければずれ力や圧迫の力を受けやすくなります。
褥瘡は、一人一人の体に応じて発症リスクが異なり、決して一律な判断をすることができない点に難しさがあります。
〇褥瘡の深さを評価
褥瘡ランクは、まず皮膚細胞の損傷か、皮下組織よりも深い部分に達しているかで2大別します。
創の深さが表皮でとどまっていればステージ1または2、深部に達して壊死細胞や膿が溜まって進行していればステージ3、その深度が腱や骨に達して重症化するとステージ4と評価します。
ステージ3以降の表皮細胞が壊されている場合は特に、バリア機能が損なわれた状態で感染リスクや壊死の進行速度が高まる危険性があります。
〇褥瘡ステージと創の状態を評価
局所創の処置に加えて、その創傷が回復しているかどうかを判断し、適切に評価する必要があります。
回復に向かっている創は、徐々に浅くなり、細胞形成が活発になってきれいな赤色の肉芽を育てます。傷の表面が見た目で小さくなったとしても、創面の下で壊死が進行し、膿が溜まったりポケット形成が進んでいたりすると、さらに褥瘡は深く進行し続けます。
壊死細胞が残っていれば、その周辺細胞を壊死させてしまいます。腐敗した細胞や感染細胞は、自然治癒で快方に向かうことはありません。このような場合、全身の感染兆候にも注意しなければなりません。
患部の疼きや腫れ、熱を持ったような感覚があれば、感染や化膿を疑い、処置と外用薬の選定を慎重に行う必要があります。感染が血流によって全身に転移すると、発熱や頻脈、呼吸の乱れ、血圧の低下など全身症状が現れます。重症化すると、後遺症が残ったり命に係わる危険もありますので、身体全体の経過観察にも注意を払いましょう。